あゆみ
当院は、1997年に現在の松阪市川井町に新築移転しましたが、当時の内視鏡検査室は2室(112㎡)しかありませんでした。ニーズの高まる内視鏡診療の増加に合わせ、2007年に全面改築を行い3室(148㎡)とし、さらに2018年に4室に増設を行ってきましたが追いつかず、2021年10月に現在の新棟(北館)2階に内視鏡センターとして移転しました。(567㎡)
新棟の1階には救急センター、3階には救急病棟と集中治療室(ICU)があり、専用エレベーターで直結し、緊急内視鏡治療の充実化を図りました。吐血・下血などの消化管出血に対する内視鏡的止血手術を行う治療内視鏡室や、レントゲン透視装置を併用した特殊治療室を併設し、胆石に対する内視鏡的胆管ドレナージ術・採石術、黄疸に対するステント留置術、腸閉塞に対する減圧術など、高度な内視鏡診療を24時間体制で対応できるようになっております。
また、新棟の5階には健康管理センター「エポック」が移転し、健診・検診部門との連携も重視しています。
内視鏡センター長
消化器内科部長
直田 浩明

内視鏡センターは新病棟(北館)の2階に新設されました。低侵襲(身体に負担の少ない)治療として
ニーズの高まる消化器内視鏡診療をより充実させ、ご提供できる体制が整いましたのでその特徴をご案内させて頂きます。
新病棟の1階には救急センター、3階には救急病棟と集中治療室(ICU)があり、各部署と連携しながら、緊急内視鏡治療の充実化を図りました。吐血・下血
などの消化管出血に対する内視鏡的止血手術を行う治療内視鏡室や、レントゲン透視装置を併用した特殊治療室を併設し、胆石に対する内視鏡的胆管ドレナージ術・採石術、黄疸に対するステント留置術、腸閉塞に対する減圧術など、高度な内視鏡診療を24時間体制で対応できるようになっております。
だれもが受けたくないと思う胃カメラですが、胃がんをはじめとした小さな病変を早期に発見することで、身体に負担の少ない早期治療が実現できます。少しでも苦痛なく受けて頂けるよう、細径内視鏡など最新鋭の内視鏡機材を導入しました。また、ゆったりとした待合室やプライバシーの保たれる個室の検査室など、安心して検査を受けていただける環境作りにスタッフ全員で最善を尽くしております。

特徴
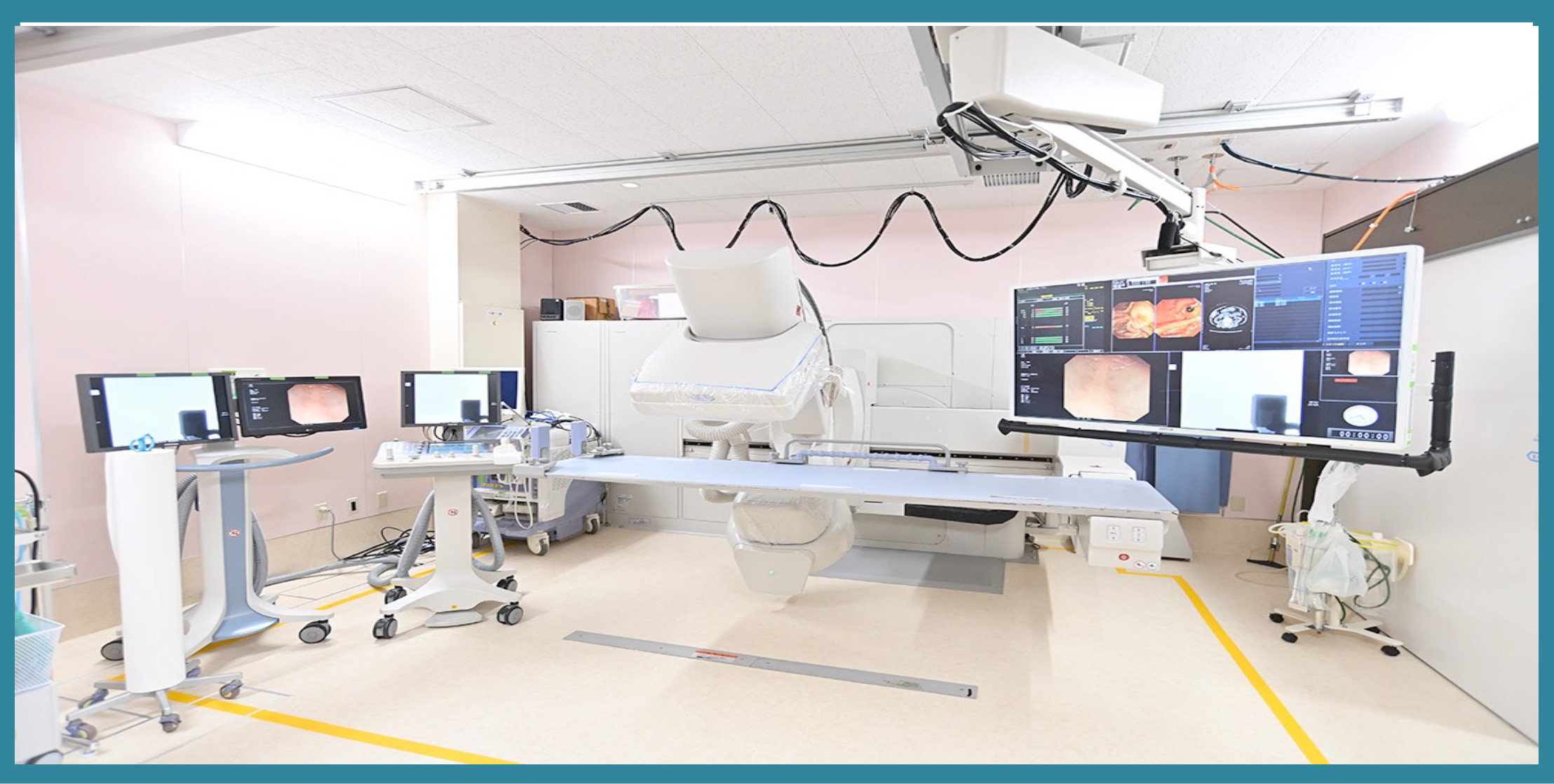
総床面積は567㎡で、一般検査室3室(20㎡)と、治療内視鏡や超音波内視鏡も対応可能な2室(20㎡)、および透視下内視鏡室1室(33㎡)の合計6室は、すべてのモニターを天井吊り式にすることで十分なスペースを確保し、かつ清掃が容易になりました。また、患者動線、スタッフ動線、使用前後の内視鏡器材の動線を分離することでも感染管理に留意しています。洗浄室と内視鏡保管庫の空調は個別化し、室温・湿度の管理を厳密に行えるように設計しています。全検査室において、酸素・吸引とともに二酸化炭素ガスを中央配管としています。大腸前処置スペースは、外窓に面した場所でゆったりと行えるようにし、トイレは内視鏡センター出入口前の一般トイレと多機能トイレを合わせて13か所設置しています。
内視鏡画面や監視カメラの映像は、集中監視するのみではなく各検査室など内視鏡センター内15か所に配信し、リアルタイムでスタッフ間の情報共有を密に行っています。また外来診察室や病棟など院内どこからでもWeb視聴を可能とし、少ない人員で安全に効率よく運用できるよう工夫しています。ESD, EUS, ERCP などの治療内視鏡では録画・録音を行い、学術活動のみならずカンファレンス、教育、医療安全に活用しています。
組織
新棟建設の際、内視鏡専用のCアームX線透視装置も移設したのに併せ、看護体制も外来検査部門から内視鏡センターとして独立しました。医師は消化器内科常勤医と非常勤医が診療に従事し、専従の看護師が24時間365日にわたり検査・治療介助を担当しています。臨床工学技士は兼任で、洗浄消毒、機器管理を中心に行っています。
実際の運用は、午前に1名、午後に1名週代わりで固定されているリーダー看護師が、前日に検査オーダーやカルテで情報収集を行い、当日受付でクラークが行った問診票をもとに、責任医師と相談しながら、検査順、検査室、担当医、器材などを判断し、インカムを用いて看護師や臨床工学技士に指示を行っています。各検査室には必ず看護師が最低1名介助する体制をとっています。鎮静が行われた症例はセンター内の回復スペースに移動し、管理看護師が帰宅までをフォローします。
内視鏡器材の準備、運搬、洗浄・消毒は、内視鏡センター開設を機に加わった臨床工学技士と洗浄員が中心に行っていますが、特に使用後の内視鏡は検査直後に洗浄液の吸引、AWアダプタの装着を行ってから汚染が広がらないように専用のカートで運搬するようにしています。
ESDなどの予定治療では、前週のカンファレンスにおいて医師・スタッフ間で情報を確認しています。緊急が多い胆膵系の処置では、検査直前に術者がタイムアウトをコールし、携わる全職種で情報共有を徹底しています。
内視鏡センターレイアウト
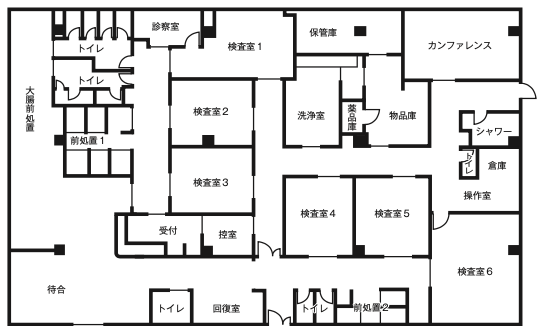
| ▼ 入口 | ▼ 待合い |
 |
 |
| ▼ 大腸前処置室 | |
 |
|
| ▼ 治療内視鏡室前 | ▼ 受付 |
 |
 |
| ▼ 一般検査室前 | ▼ 一般検査室前 |
 |
 |
| ▼ 透視内視鏡室 | ▼ 治療内視鏡室 |
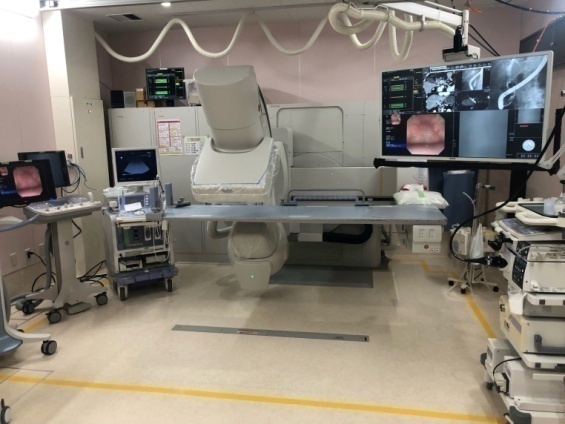 |
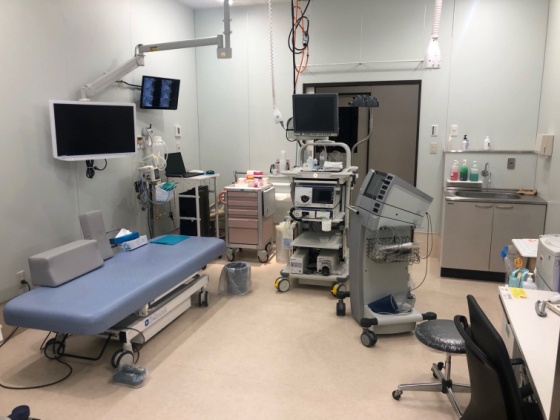 |
スタッフ
医 師:消化器内視鏡学会 指導医3名、専門医5名、専攻医2名 非常勤医師は、指導医1名、専門医3名
内視鏡技師:I種1名、その他臨床工学技士5名(兼任)
看 護 師:常勤8名(1名は看護助手)、非常勤3名(すべて専任)
事 務 職:2名
設備・機材
上部消化管内視鏡
|
超音波内視鏡機材
洗浄機
|
診療実績
総数
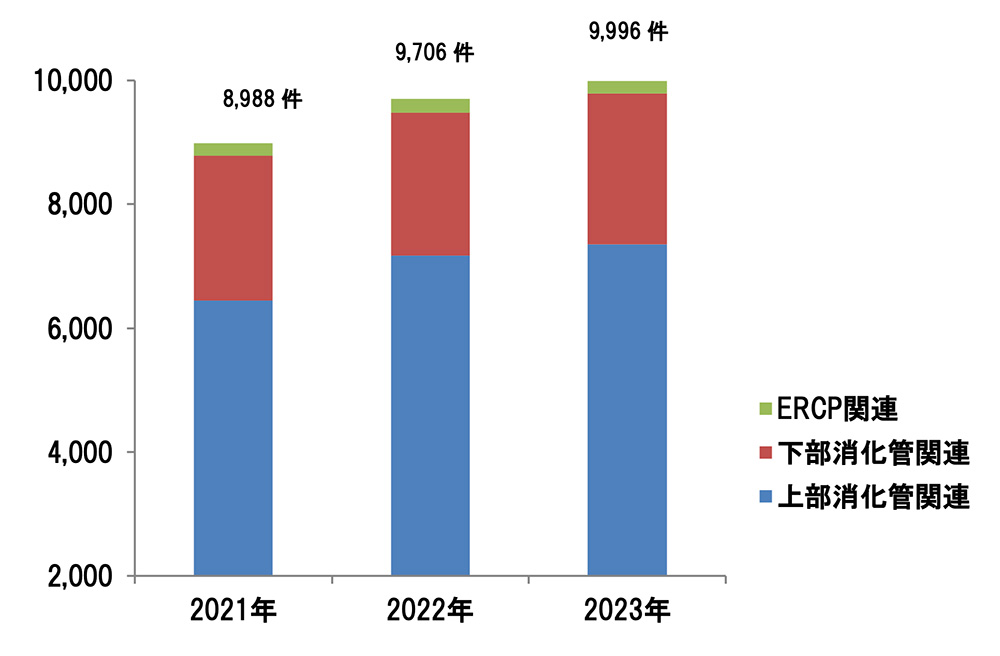
令和5年度 主な消化管処置
上部(食道・胃・十二指腸)および
下部(小腸・結腸・直腸)
| ESD | 67 |
| EMR | 950 |
| 止血術 | 86 |
| ステントチューブ留置 | 39 |
| PEG新規 | 73 |
| PEG交換 | 120 |
| その他 | 23 |
令和5年度 肝胆膵系治療内視鏡
| 超音波内視鏡 | 92 |
| EUS-FNA | 29 |
| ERCP | 210 |
| 経皮経肝処置 | 25 |
| EIS | 12 |
| EVL | 11 |
医師指導体制、方針
初期研修医は2年間の間に2か月間の消化器内科ローテーションがプログラムされていますが、2年目の後半の自由選択期間でも追加研修することができます。病棟における入院患者管理と同時に、内視鏡センターにおいて内視鏡検査・治療の見学から介助まで各人の希望や習熟度に応じてフレキシブルな研修を実施しています。また、救急センターに近いので急性腹症などの腹部救急疾患の診療には初期の段階から接することが可能であり、その中で消化器内視鏡の適応を考える機会を設けています。
消化器内科専攻医はまずトレーニングモデルによる内視鏡操作の基本を練習した後に、上級医の監視のもと鎮静下の上部消化管スクリーニング検査から開始していきます。以後習熟度に応じて、下部消化管内視鏡検査の引き抜き観察から始め、徐々に挿入をトライしていきますが、全て上級医の責任下で実施しています。専攻医が実施する検査に限らず、すべての検査レポートは、消化器内視鏡学会専門医のダブルチェックを実施してから最終版としています。
胆膵系の手技に関しては、その適応や準備、術後のフォローに至るまでを大切にしており、単に内視鏡操作のみを習熟することを目的にはしないよう指導しています。まず第一介助ができるようになること、次に、上級医の介助を受けながらの術者、さらに介助者に指示を出しながらの術者を目指すような段階的教育体制をとっています。
内科専攻医のプログラムに合わせ専門研修の3年目には、連携研修先の三重大学附属病院に出向しさらなる専門的な研修と行うとともに、学会発表や症例報告などを積極的に行い、リサーチマインドを持ちながら診断や治療のエビデンスの構築や病態の理解に繋がるような研究に携わる機会も大切にしています。
院内においても、救急センター、外科、放射線科、臨床病理科など他科との連携と重視し、症例の相談やカンファレンスなどに積極的に臨むよう指導しています。また、またメディカルスタッフを尊重し、他職種とともに患者中心とした診療を行う姿勢を基本とし、後進の指導にもあたるよう心掛けています。
消化器内視鏡学会専門医取得をひとつの目標とおき、卒後6-7年目頃には大学院への入学やハイボリュームセンターへの国内留学など一旦は当院を離れることを推奨しています。
さいごに
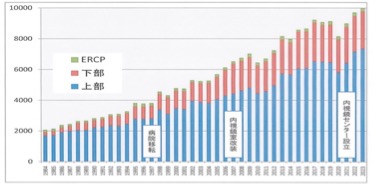
令和5年度(令和5年4月~令和6年3月)の内視鏡検査の実施件数が1万件を突破しました。今後とも、検査技術の向上や地域連携の強化を図り、皆さまから頼られるセンター運営に取組んでまいります。


